此阶段是预防的黄金期,通过避免久坐、加强腰背肌锻炼(如小燕飞、五点支撑)、保持正确坐姿等,可延缓退变速度,甚至阻止病情进展。
 腰间盘突出
腰间盘突出
第二阶段:椎间盘突出前期——“纤维环的裂痕”
随着退变加重,纤维环的裂隙扩大,但尚未完全破裂,髓核开始向裂隙处突出,对周围组织产生轻微压迫。此时椎间盘处于“突出边缘”,若受到外力(如突然弯腰搬重物、剧烈运动),可能瞬间突破纤维环。
症状特点:
– 腰部疼痛逐渐明显,久坐、弯腰后加重,卧床休息可减轻;
– 疼痛可能向臀部、大腿后侧放射(但未达小腿),称为“牵涉痛”;
– 腰部活动受限,尤其弯腰时疼痛明显,按压腰部椎间隙可能有压痛;
– MRI检查可见椎间盘“突出”(纤维环部分破裂,髓核局部突出),但未严重压迫神经根。
干预关键:
需避免剧烈运动和负重,可通过物理治疗(如牵引、理疗)、药物(非甾体抗炎药)缓解疼痛,同时强化腰背肌,增加腰椎稳定性,防止纤维环完全破裂。
 腰间盘突出
腰间盘突出
第三阶段:椎间盘突出期——“神经的压迫”
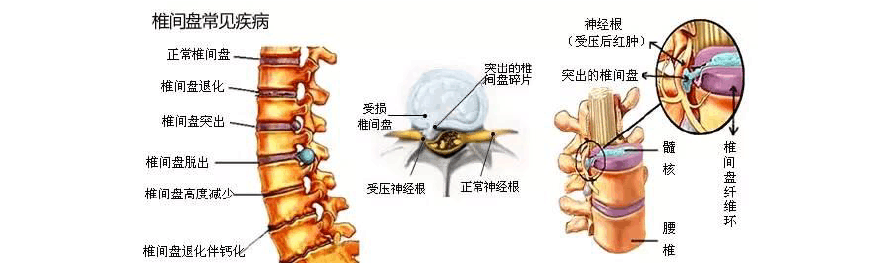
纤维环完全破裂,髓核从破裂处突出,直接压迫或刺激邻近的神经根(如坐骨神经),这是腰椎间盘突出的典型阶段。突出的髓核可能是“软性”(仍有弹性)或“硬性”(已钙化)。
症状特点:
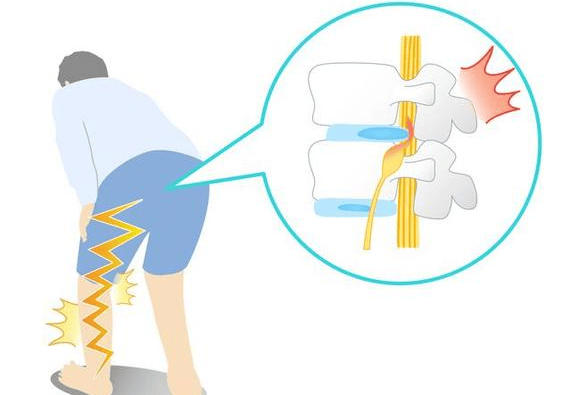
– 腰部疼痛伴下肢放射痛(从臀部沿大腿后侧、小腿外侧至足部),即“坐骨神经痛”,咳嗽、打喷嚏时疼痛加重(腹压增加导致神经受压加剧);
– 下肢麻木、无力,如足趾勾脚、抬脚无力,或小腿外侧、足背感觉减退;
– 腰部活动严重受限,无法久坐、弯腰,甚至卧床翻身都困难;
– 影像学检查可见椎间盘“突出”或“脱出”(髓核部分或全部脱离纤维环),明确压迫神经根。
干预关键:
多数患者可通过保守治疗缓解,如绝对卧床休息(急性期1-2周)、静脉输注脱水药物减轻神经水肿、康复理疗等;若保守治疗1-3个月无效,或出现肌肉无力、麻木加重,需考虑微创手术(如椎间孔镜)摘除突出的髓核。
第四阶段:椎间盘突出合并椎管狭窄或钙化——“复杂的病变”
若突出的髓核长期压迫神经,或未及时治疗,可能出现继发性改变:突出的髓核钙化(变硬)、椎间盘退变加重导致椎间隙变窄、椎体边缘骨质增生,进而引发腰椎管狭窄(椎管空间变窄)。
症状特点:
– 下肢疼痛、麻木持续加重,行走一段距离后出现“间歇性跛行”(走几百米就需蹲下休息,否则下肢酸胀无力);
– 腰部疼痛可能减轻,但下肢症状更突出,甚至影响大小便功能(如尿潴留、大便失禁,罕见但严重);
– 影像学检查可见突出的椎间盘钙化、椎管狭窄,神经根受压明显。
干预关键:
钙化或椎管狭窄多需手术治疗,如椎板开窗减压术(去除压迫神经的组织)、椎间融合术(稳定腰椎),以彻底解除神经压迫,避免长期损伤导致神经功能不可逆丧失。
 腰间盘突出
腰间盘突出
第五阶段:肌肉萎缩与功能障碍期——“神经损伤的后果”
若神经长期(超过3个月)严重受压,会导致所支配的肌肉萎缩、功能障碍,这是腰椎间盘突出最严重的阶段,治疗难度大、恢复差。




